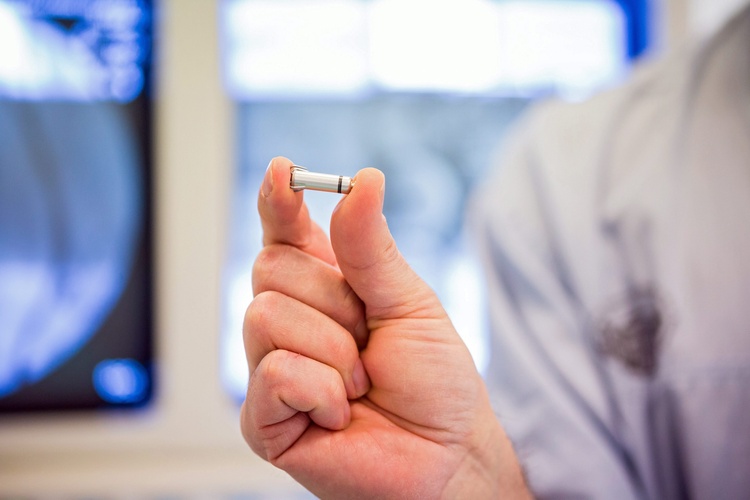
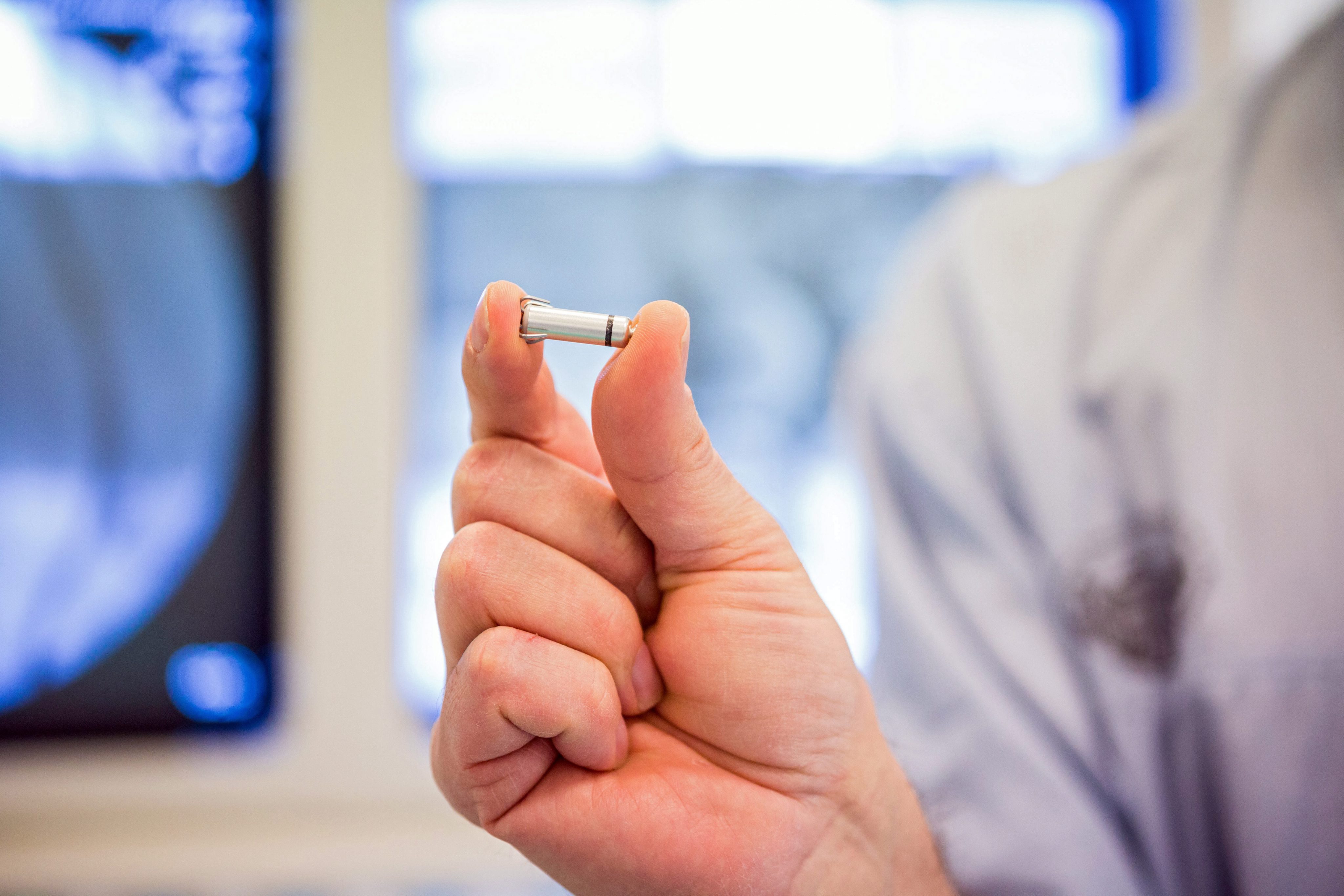
È un intervento minimamente invasivo: in 48 ore si torna alle proprie attività quotidiane, senza particolari limitazioni. Parliamo dell’impianto di un pacemaker. Il pacemaker viene impiantato soprattutto negli anziani a causa del deterioramento del sistema elettrico naturale del cuore. Abbiamo delle cellule pacemaker naturali che regolano il ritmo cardiaco. Quando queste o le vie di conduzione non funzionano più, si ricorre al pacemaker artificiale. L’intervento prevede una piccola incisione (circa 4-5 centimetri nella zona della spalla sotto la clavicola se eseguito con tecnica tradizionale), dove si crea una tasca per alloggiare il dispositivo, oggi miniaturizzato. Da lì si inseriscono due cateteri che trasmettono l’impulso elettrico all’atrio e al ventricolo destro. Il modello più comune è il pacemaker bicamerale. Serve a garantire la sincronizzazione tra atri e ventricoli mantenendo la sequenza di contrazione necessaria alla funzione di pompa del cuore. Il ritorno alla normalità è rapido. Dopo due giorni si può fare tutto. L’unica accortezza riguarda i rasoi elettrici con filo a spirale, che passino sopra il dispositivo: potrebbero interferire col pacemaker per effetto del campo elettromagnetico. Per chi viaggia, inoltre, nessun problema. I metal detector possono attivarsi, ma i pazienti portano con sé un certificato riconosciuto a livello internazionale che attesta la necessità per i portatori di pacemaker di fare dei percorsi privilegiati. Non sono necessari farmaci specifici ma controlli annuali. Servono a verificare frequenza d’uso, aritmie registrate e durata residua della batteria. Indicano per esempio, quanto tempo funziona il pacemaker rispetto al totale degli stimoli, cioè se è costante o occasionale, se il pacemaker ha registrato aritmie, se si hanno avuti episodi di fibrillazione atriale asintomatica. I controlli servono poi per verificare quanta carica residua ha il pacemaker prima di dover essere sostituito. Il monitoraggio non è invasivo e avviene tramite un dispositivo esterno che dialoga con il pacemaker per via transcutanea. La durata della batteria dipende dall’utilizzo. Se lavora a pieno regime, cioè 24 ore su 24, 365 giorni l’anno, dura 3-4 anni. La sostituzione viene fatta abitualmente in condizioni ambulatoriali, non richiede ricovero. Il paziente va a digiuno, fa una piccola anestesia locale, viene tirato fuori il pacemaker esaurito e rimpiazzato con il nuovo, senza bisogno di dover cambiare gli elettrodi. Di fatto il pacemaker è tra gli interventi con il miglior rapporto rischio-beneficio in cardiologia. Il rischio è minimo, i benefici altissimi. È spesso risolutivo per sincopi, aritmie e disturbi del ritmo legati all’età.
“Biologico”, efficace e sicuro
Un gruppo di ricercatori ha messo a punto una procedura minimamente invasiva che prevede il trapianto di un gene per ”trasformare” le cellule del cuore non specializzate in “pacemaker biologici”, cioè in cellule che aiutano il cuore a battere costantemente. Si tratta della prima terapiagenica per il trattamento di disturbi del ritmo cardiaco. Lo studio, durato circa 12 anni, ha l’obiettivo di sviluppare trattamenti biologici per i pazienti con disturbi del ritmo cardiaco che attualmente vengono trattati chirurgicamente con l’impianto di un pacemaker. Si è stati in grado, per la prima volta, di creare un pacemaker biologico con metodi minimamente invasivi. È anche la prima volta che si riprogramma una cellula del cuore in un animale vivo, al fine di curare in modo efficace una malattia. Questi risultati di laboratorio potrebbero portare a test clinici per gli esseri umani che hanno disturbi del ritmo cardiaco. Secondo gli studiosi, in futuro, queste cellule ”pacemaker” potrebbe aiutare anche i bambini nati con blocco cardiaco congenito. I bambini che si trovano ancora nel grembo materno non possono avere un pacemaker, ma si spera di collaborare con gli specialisti di medicina fetale per creare un trattamento salva-vita, basato sull’utilizzo di un catetere, per i bambini con diagnosi di blocco cardiaco congenito. È possibile che un giorno, si potrà essere in grado di salvare vite umane sostituendo il dispositivo con un’iniezione di geni. I ricercatori hanno iniettato, tramite una procedura mininvasiva con catetere, il gene chiamato TBX18 in maiali di laboratorio con blocco cardiaco completo. Due giorni dopo, gli animali sottoposti all’intervento avevano battiti cardiaci significativamente più veloci rispetto ai maiali che non hanno ricevuto il gene. Il battito cardiaco più forte è durato per tutto lo studio, cioè per 14 giorni. Questi risultati ci mostrano che, con ulteriori ricerche, si potrebbe essere in grado di sviluppare un trattamento biologico di lunga durata per i pazienti.
Il telefono troppo vicino potrebbe disattivarlo
In rari casi, se lo smartphone viene tenuto a meno di un centimetro dal cuore, il magnete presente nel telefono può attivare l’interruttore magnetico di pacemaker e defibrillatori impiantabili, ed è quindi molto importante attenersi alle indicazioni fornite dai produttori di dispositivi medici e delle case produttrici secondo cui deve essere mantenuta una distanza di almeno 15 cm tra un telefono cellulare e il dispositivo. Un po’ di tempo fa, alcuni dati presenti nella letteratura scientifica e ripresi dalla stampa non specializzata indicavano la possibilità che il magnete utilizzato nello smartphone potesse attivare l’interruttore magnetico presente nel defibrillatore, disattivando la terapia prevista in caso di aritmia ventricolare. Ora uno studio specifico è il primo a valutare in laboratorio l’interferenza magnetica dello smartphone e dei suoi accessori su un campione rappresentativo di pacemaker e defibrillatori impiantabili, incluso il defibrillatore sottocutaneo. Inoltre, per la prima volta, i fenomeni di interferenza magnetica sono stati accuratamente correlati ai livelli di campo magnetico misurati attorno agli smartphone. I ricercatori hanno valutato i pacemaker e i defibrillatori impiantabili dei principali produttori mondiali, utilizzando un simulatore di battito cardiaco. I risultati hanno mostrato che, in alcuni casi, il magnete presente negli smartphone può attivare involontariamente l’interruttore magnetico nel campione di pacemaker e defibrillatori impiantabili che è stato valutato. Il fenomeno è stato osservato fino a una distanza massima di un centimetro. Va comunque sottolineato che l’attivazione della modalità magnetica è stata osservata solo in alcune specifiche posizioni dello smartphone rispetto al dispositivo e che nella maggior parte delle posizioni il fenomeno non si innesca. Il campo magnetico generato dal magnete interno allo smartphone, misurato dai ricercatori, è risultato essere maggiore del valore a cui i pacemaker e i defibrillatori impiantabili devono essere immuni, L’attivazione non voluta dell’interruttore magnetico può raramente accadere anche in altre situazioni di vita comune in presenza di magneti, ma data la grande diffusione dello smartphone e l’abitudine di metterlo nel taschino, l’attivazione involontaria della modalità magnete provocata dallo smartphone può essere meno rara. Oltre a seguire le indicazioni sulla distanza, concludono i ricercatori, sarebbe opportuno avvertire il paziente rispetto a questa caratteristica dello smartphone e valutare questo potenziale rischio in futuro per i nuovi modelli di telefonini.